
| 心電図目次へ | 次(左脚中隔枝ブロックの検証)へ |
1.左脚分枝ブロックの概念
Rosenbaumら(1969)は、左室伝導系は左脚前枝および後枝の2枝からなるとし、その一方の障害をヘミブロック(hemibloock)と呼び、それぞれ左脚前枝ヘミブロック(left
anterior hemiblock)および左脚後枝ヘミブロック(left posterior hemiblock)と名付けました。この考え方に立つと、心室内伝導系は下図のように、右脚、左脚前枝および左脚後枝の3本で構成され、完全房室ブロックの障害部位としては、房室結節、ヒス束の鍾愛により起こるよりも、これら心室内伝導を司る3本の特殊心筋束の障害により起こる場合が多いとして、このような状態を3枝ブロック(trifascicukar
block)と名付けました。
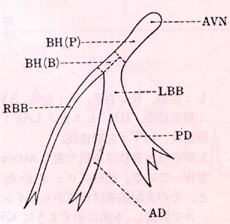 |
| AVN:房室結節、BH(P):ヒス束のpenegtrating
portion, BH(B):ヒス束のbranching portion, RBB:右脚、 LBB:左脚主幹部、AD:左脚前枝、PD:左脚後枝 |
2.左脚前枝ブロックの心電図所見とその成因
下図に左脚前枝ブロック(左)および後枝ブロック(右)の際の特徴的心電図所見の出現機序を示します。
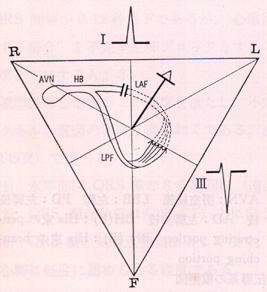 |
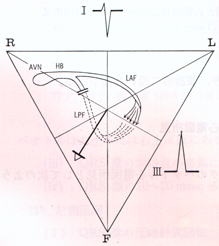 |
| 左脚前枝ブロック | 左脚後枝ブロック |
| AVN:房室結節、HB:ヒス束,LAF:左脚前枝、LPF:左脚枝、LSF:左脚中隔枝; Ⅰ、Ⅲ:Ⅰ誘導、Ⅲ誘導 |
|
左脚前枝ブロックがあると、前枝と後枝は末梢で密接なnetworkを形成しているため、前枝支配領域は後枝からの刺激により興奮し、QRS終期ベクトルは左上方に向い、著しい左軸偏位を示すようになります。
左脚後枝ブロックがあると、その支配領域心筋は左脚前枝からの刺激により興奮し、QRS終期ベクトルは右下方に向かいます。そのため、QRS軸は著しい右軸偏位を示すようになります。
下図は、左脚中隔枝ブロックの際の特徴的心電図所見の出現機序を示します。左脚中隔枝ブロックがあると、前枝,後枝および中隔枝の末梢は密なnetworkを形成しているために、中隔枝支配領域心筋は、前枝及び後枝からの茂樹により興奮します。この興奮により形成される心起電力ベクトルは、心尖部方向に向かうため、前方に向かうベクトルを作り、前胸部誘導でR波を描きます。
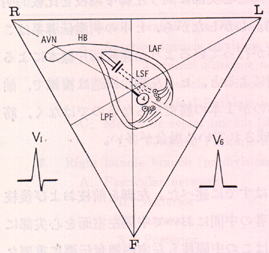 |
| AVN:房室結節、HB:ヒス束,LAF:左脚前枝、 LPF:左脚枝、LSF:左脚中隔枝; Ⅰ、Ⅲ:Ⅰ誘導、Ⅲ誘導 |
3.左脚分枝ブロックの心電図診断基準
1)左脚前枝ブロックの心電図診断基準と心電図の実例
左脚前枝ブロックの診断基準としては,AHA/ACCF/HRSガ2009年に発表した勧告が最も信頼性が高い。
(1) 前面QRS軸:-45度~-90度の左軸偏位
(2) QRS間隔<0.12秒
(3) aVLがqR型
(4) aVLのR-peak time≧45msec
〔これらの基準は,幼児期に左軸偏位を示す先天性心疾患を持つ例には適用しない〕
下図は、左脚前枝ブロックの心電図の一例を示します。QRS軸は著しい左軸偏位を示しています。一般に、Ⅱ誘導でR波よりもS波が著しく深い場合は、-45度以上の左軸偏位がると見なして差し支えありません。この心電図では左房負荷の合併も認められています。
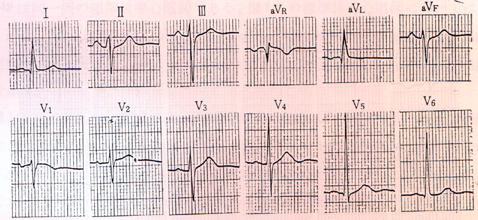 |
-45度以上の左軸偏位の判定は、いちいち作図法でQRS軸を求めるわけではありません。Ⅱ誘導のR/S比に着目し、r波が低く、S波がR波の2倍以上あれば、通常、-45度以上の左軸偏位があると診断してよいと思います。
左脚前枝ブロックの心電図診断の際には、S1S2S3 patternを左脚前枝ブロックと誤って診断しないように注意することが必要です。S1S2S3 patternでは、標準12誘導のすべての誘導のQRS波が陽性波と陰性波との振幅がほぼ等しい波形を示すします。S1S2S3
patternにも不完全型がありますから、それらを左脚前枝ブロックと誤ってはなりません。S1S2S3 patternについては、症例9に詳述ましたで、それを参照して下さい。
2) 左脚後枝ブロックの心電図診断基準と実例
右室肥大、垂直位心、WPW症候群、側壁心筋梗塞症などの他の著しい右軸偏位を起こす基礎疾患を除外できる例において下記基準を共に満たす場合に左脚後枝ブロックと診断します(.AHA/ACCF/HRS勧告,2009)。
1.QRS軸が+120度以上の右軸偏位を示す。(16歳以下の小児では より著明な右軸偏位を示す場合があるため,明らかな心臓電気軸の右方への変化が記録された場合にのみ、この基準を適用する。
2.第1誘導 aVLのrS型、
3.第3誘導 aVFのqR型、、
4.QRS間隔<120msec
左脚前枝および右脚は、それぞれ1本の細い筋束として各心室に分布していますから、虚血、炎症、変性などの種々の病変により、各単独で伝導障害を起こし、左脚前枝ブロックないし右脚ブロックを起こします。他方、左脚後枝は幅広く鎖きゃっ区主観から分枝し、勝つ末梢が密なネットワークを作っているために、左脚酷使ブロックとして、左脚後枝が単独に障害されることは極めて稀です。
臨床的には、多くの場合、左脚後枝ブロックを単独所見として示す例はほとんどなく、多くの場合、右脚ブロックと合併し、両脚ブロックの形を取って出現します。完全右脚ブロックと左脚後枝ブロック合併例(両脚ブロック)で、完全右脚ブロックが間欠的に出現する例では、たまたま左脚後枝ブロック単独の場合の心電図所見を検討することが可能となります。
Rosenbaumは このような例を4例集めることができ、その1例の心電図を彼の著書(The Hemiblocks)に紹介しています。下図はそのような1例の左脚後枝ブロックを単独で示した例の貴重な心電図です。本例はがっしりした体格、肥満、高血圧、狭心症を持つ64歳、男性の心電図です。本例は右室肥大を起こすような基礎疾患はありません。下図の心電図に見るように、Ⅰ誘導に深いS波、Ⅲ誘導にq波があり、QRS軸が+120度を越えた右軸偏位を示し、かつQRS間隔<0.12秒で、左脚後枝ブロックの診断基準を満たしています。
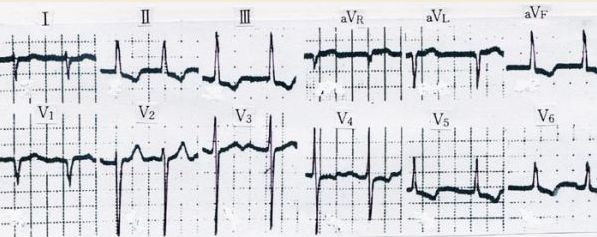 |
| 左脚後枝ブロック(64歳、男性)(Rosenbaum et al:The Hemiblocks,1970) |
3)左脚中隔枝ブロックの心電図診断基準と実例
右室肥大、完全右脚ブロック、WPW症候群(A型)、高位後壁梗塞、肥大型心筋症、心臓長軸周りの著しい反時針式回転を起こしうる胸郭ないし胸郭内異常を除外できる例において、下記基準の内、何れかを満たす場合に診断する。
(1)V1のR/S>2、かつRV1≧5mm,
(2)V2のR/S>2,かつRV2≧15mmまたはSV2<5mm。
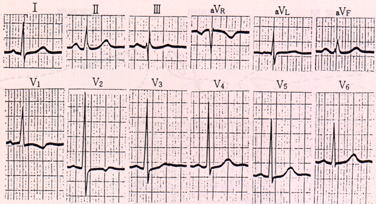
下図は、左脚中隔枝ブロックの心電図の一例を示します。右室肥大などの右側胸部誘導でR波増大を起こす基礎疾患がないにもかかわらず、V1でR/S≧2、かつRV1≧5mmの条件を満たしています。
 |
左脚中隔枝ブロックの詳細については、症例6の解説および左脚中隔枝ブロック存在の証明および臨床的意義に詳記しているので、そちらを参照して下さい。
4.左脚分枝ブロックの基礎疾患と臨床的意義
1)左脚前枝ブロックの基礎疾患と臨床的意義
(1)虚血性心疾患:心筋梗塞症の3~8%に認め、通常、前壁梗塞に合併する。
(2)高血圧性心臓病
(3)特発性心筋症
(4)大動脈弁膜症
(5)先天性心疾患:心内膜床欠損、三尖弁閉鎖、心室中隔欠損、単心室、大血管転位など。
(6)糖尿病
(7)Lenegre病:刺激伝導系心筋に選択的に出現する繊維化を起こす疾患。
(8)心臓手術後:ファロー四徴、三尖弁置換術後。
左脚前枝ブロックの存在は、器質的左室心筋障害の存在を示すため、注意するべき心電図異常であり、単なる横位心に基づく左軸偏位とは明確に区別する必要があります。しかし、左脚前枝は、後枝に比べて細く、かつ左室乳頭筋まで分枝せずに走行するため、軽微な病変によっても障害を受けやすく、左脚前枝ブロックのみを唯一の異常所見とする場合は、必ずしも重篤な心疾患の存在を意味しません。しかし、その存在は器質的心筋障害の存在を意味するため、少なくとも1年に1度の心電図的経過観は必要です。また、Lenegre病などでは、将来、両脚ブロック、房室ブロックなどへの進展の可能性もあるため、経過観察は必要です。
2)左脚後枝ブロックの基礎疾患と臨床的意義
左脚後枝ブロックは稀な伝導障害で、単独に見ることは少なく、ほとんど常に右脚ブロックを合併し、両脚ブロックとして出現します。基礎疾患としては、虚血性心疾患が最も多く、高血圧性心疾患、特発性心筋症、二次性心筋症、大動脈弁膜症の際に出現します。
3)左脚中隔枝ブロックの基礎疾患と臨床的意義
左脚中隔枝ブロックは、他の左脚分枝ブロックと同様に、多くの場合、虚血性心臓病、高血圧症、特発性および二次性心筋症、糖尿病などに合併します。本所見単独の場合のの臨床的意義は、左脚前枝ブロック単独の場合と同様に、さほど重篤なものではありません。むしろ、右室肥大、右脚ブロックなどと誤られる危険が大きい点に注意するべきです。しかし、左脚中隔枝ブロックと前枝ブロックの合併例では、高度房室ブロックへの進展率や植え込み式ペースメーカー装着例などの頻度が、それぞれ中隔枝ないし前枝ブロック単独例に比べて著しく多いことは注目するべき事です。この問題については両脚ブロックの項で詳しく述べます。