![]()
| トップページへ | Brugada(6)へ | Brugada(4)へ |
Brugada型心電図の成因
Brugadaらは、1992年にBrugada症候群の概念を発表した際、右脚ブロックをその特徴的心電図所見としてあげました。しかしこれは誤りで、右脚ブロックではなく、J波の出現とその顕著化であることが明らかになりました。
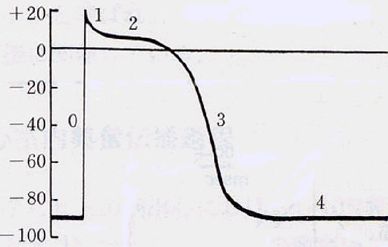 |
| 心筋細胞内電位とその波形の名称 |
一般に、活動電位第1相を作る一過性外向き電流(Ito) は、心内膜側心筋の方が心内膜側心筋よりも強いため、心外膜側では活動電流の持続時間が短く、第1相から第2相にかけ下図に示すうなnotchが形成され、spike and
dome波形を描きます。
このnotchの顕著化には、次の2項目が関与しています。
1) 外向き電流の増加(Ito, IKATP)
2) 内向き電流の減少(ICa,INa)
下図にBrugada型心電図(saddle-back型およびcoved型)の波形の成因を示します。
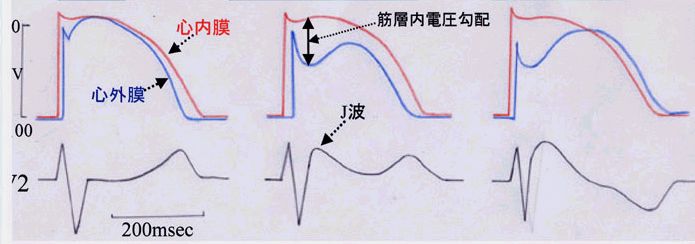 |
| 正常およびBrugada型心電図(saddle-back型およびcoved型)の成因 |
(1) 正常では、心外膜側心筋の膜電位に見るnotchは小さく、活動電位持続時間が心内膜側に比べて僅かに小さいため、J波は著明でなく、T波は陽性に画かれる。
(2) saddle-back型を示す場合: notchが著明になると、心内膜-心外膜側心筋細胞の電圧に差を生じ(筋層内電圧勾配)、J波が増大します。
(3) 更にnotchおよびdomeが著明になると、筋層内電圧勾配は増大し、心外膜筋層の活動電位持続時間が心内膜側心筋のそれを凌駕すると、T波は陰性となり、coved patternを形成します。
(4) 更に程度が強くなると、心外膜側心筋の一部に活動電位持続時間が著明に短縮し、domeが消失します。すると、心外膜側心筋では、活動電位持続時間が一部では著明に短縮することになり、心外膜面で活動電位持続時間に差を生じる部位が出現します(心外膜面再分極分散)。すると、この両部位間に電流が流れ、リエントリー機序により不整脈が誘発されます。これがBrugada症候群における心室性不整脈出現機序で、phase 2 reentryと呼ばれています。
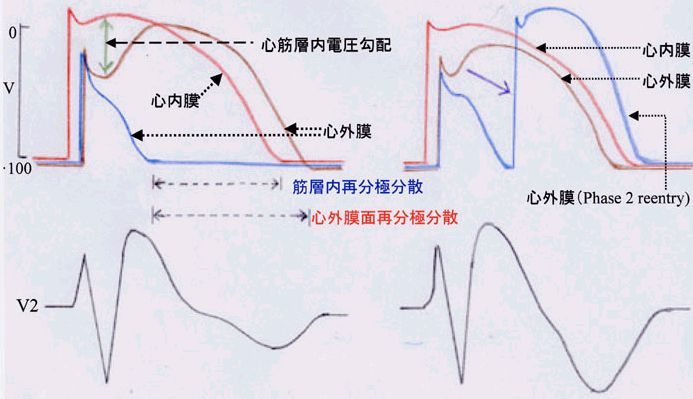 |
| Brugada症候群における不整脈の成因 |
Brugada症候群で、心外膜面細分極分散の増加により、phase 2 reentryにより不整脈を生じる機序を下図に示します。
| Phase 2 reentryによるリエントリー性不整脈出現機序 Brugada症候群では、心外膜側心筋細胞の活動電位 に著明なdomeを認める部位(4)とdomeが消失した部位 (3,2,1)を生じる(心外膜面再分極分散の増大)。このよう な状態下では、domeは部位4から部位3,2,1へと反時針 式に伝播し(phase 2 reentry), これらの部位を順次興奮 させ、部位1では連結期が短い心室性期外収縮を生じ、 これがトリガーとなって、心室性不整脈(心室頻拍、心室 細動など)を誘発する。 (Antezelevitch C, Brugada P, et al: The Brugada syndrome,Ed Camm AJ: Clinical approaches to tachycarrhythmiaas,Vol. 10, Futura, Armonk, 1999から引用) |
すなわち、J波の顕著化およびST上昇は「心筋層内電圧勾配の増加」により生じ、不整脈(phase 2 reentry)は「心外膜面細分極分散の増大」により生じると考えられます。